Étapes et recommandations
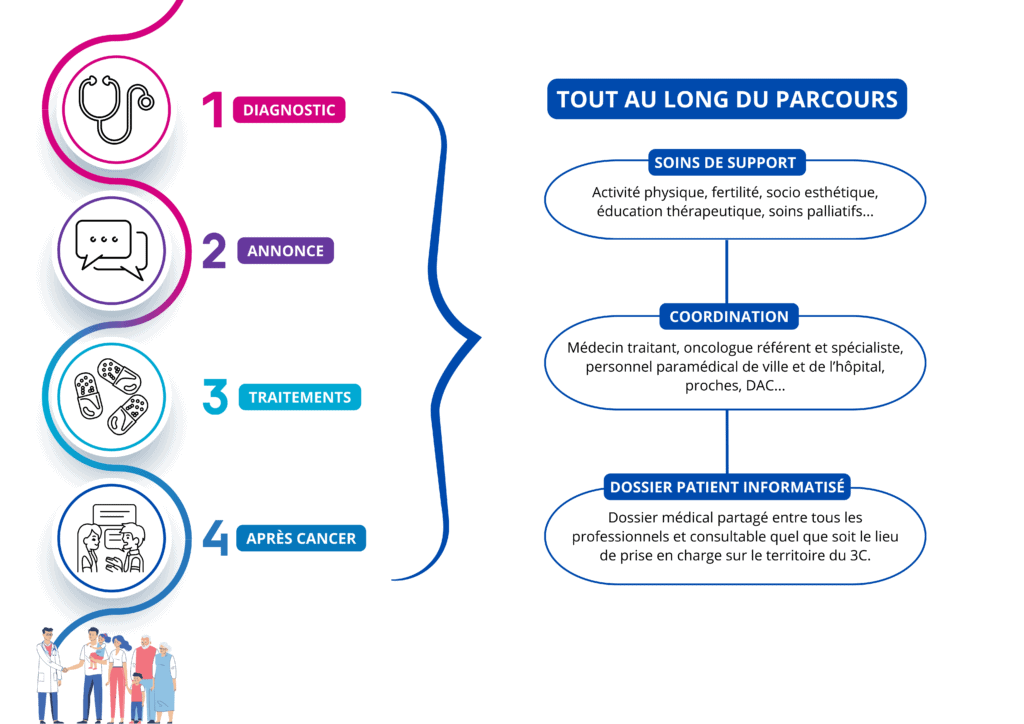
Les étapes du parcours de soins en cancérologie – parcours théorique du patient adulte – regroupe de nombreux acteurs de soins et est ponctué de plusieurs moments clés :
- Recherche de la maladie : le temps des examens (bilan radiologique, biopsie, laboratoire de biologie..)
- Réunion de Concertation Pluridisciplinaire (RCP) :
- Diagnostic posé
- Décision thérapeutique par des médecins spécialistes
À partir des résultats d’examens d’imagerie et d’analyses biologiques, un diagnostic est posé. Lors d’une RCP, une stratégie de traitement est étudiée et proposée par l’équipe soignante hospitalière spécialisée, composée d’au moins 3 médecins de spécialités différentes : oncologue, radiothérapeute, chirurgien, radiologue, etc. Ils élaborent ensemble un projet thérapeutique personnalisé qui tient compte de la situation personnelle du patient et des recommandations de bonne pratique.
Pour en savoir plus sur l’organisation des RCP sur le territoire du 3C Sud IdF, consulter la rubrique RCP.
- Consultation d’annonce du diagnostic avec un médecin
- Entretien avec un soignant
- Remise du Programme Personnalisé de Soins (PPS) avec explication des différentes étapes de votre traitement : Consulter la trame du PPS du 3C Sud IdF
L’annonce du diagnostic et du traitement est réalisée dans le cadre d’une consultation médicale, suivie à distance d’une rencontre avec un soignant, le plus souvent un(e) infirmier(e). Cette deuxième consultation dite « d’accompagnement » vise à s’assurer de la bonne compréhension du programme de soins (il s’agit de réexpliquer ou reformuler certains termes non compris) et à orienter le patient en fonction de ses besoins spécifiques. À l’hôpital, le médecin en charge du traitement et l’infirmier(e) d’annonce ou de coordination seront les 2 interlocuteurs privilégiés.
Lors de l’une ou l’autre de ces consultations spécifiques, un PPS est remis au patient, document détaillant les différentes étapes du traitement (durée, lieu et dates prévisibles). En présentant le PPS aux professionnels de santé, le patient contribue à faciliter les échanges entre l’hôpital, le médecin traitant et l’ensemble des acteurs qui seront amenés à intervenir dans son parcours de soins.
- Soins spécifiques du cancer, associés ou pas : chirurgie, radiothérapie, chimiothérapie, thérapies ciblées, soins palliatifs
- Soins Oncologiques de Support (SOS) : accessibles au sein des établissements autorisés à la prise en charge du cancer – Consulter la rubrique dédiée
- Personne de confiance et les Directives anticipées
- Rôle du médecin traitant
La chirurgie est un des principaux traitements à disposition pour soigner un cancer et permet de confirmer le diagnostic ou de retirer une tumeur localisée. Dans certains cas, l’ablation de la tumeur ne peut se faire sans retirer une partie importante, voire la totalité, de l’organe malade. L’acte chirurgical peut intervenir avant ou après d’autres traitements (chimiothérapie ou radiothérapie par exemple).
Mais la chirurgie n’est pas toujours nécessaire et tous les cancers ne sont pas opérables (comme les cancers non solides tels que la leucémie, le lymphome…).
La radiothérapie est également un traitement local qui utilise des rayonnements pour détruire les cellules cancéreuses dans une zone précise et en bloquant leur capacité à se multiplier.

La chimiothérapie, comme l’hormonothérapie, l’immunothérapie et les thérapies ciblées sont des traitements médicamenteux qui agissent sur les cellules cancéreuses dans l’ensemble du corps. La chimiothérapie est un traitement médicamenteux administré par intraveineuse (injection) ou par voie orale (comprimés ou gélules). Elle agit soit directement en détruisant les cellules cancéreuses, soit en les empêchant de se multiplier. Un protocole de chimiothérapie est administré par séances espacées dans le temps, appelées cures ou cycles de traitement. Le nombre et la fréquence sont variables selon la situation.
La chimiothérapie est parfois utilisée comme unique traitement (chimiothérapie exclusive).
Les soins palliatifs sont destinés à la prise en charge de personnes atteintes de maladies graves évolutives, ou terminales, de tout âge. Ils visent à apporter le meilleur confort possible pour le patient et sa famille.
- Lien : Que sont exactement les soins palliatifs ? – INCa
- Lien : L’accompagnement de fin de vie – AFSOS
- Lien : Annuaire régional des ressources en soins palliatifs – CORPALIF
Téléchargez les plaquettes des ressources départementales de soins palliatifs disponibles sur le territoire du 3C Sud IdF :
Pour en savoir plus sur les traitements du cancer, consultez la page dédiée sur le site de l’INCa.
Une personne de confiance désignée et des directives anticipées rédigées permettent au patient d’exprimer sa volonté par anticipation et ce tout au long du parcours de soins.
Le rôle du médecin traitant est important dès le début du traitement. En effet, celui-ci sera amené à intervenir dans la prise en charge, dans des situations précises au cours de la maladie :
- Après l’annonce du diagnostic, le patient pourra l’interroger sur la maladie, les différentes phases de traitement et obtenir des réponses aux questions qui resteraient encore en suspens.
- Le patient pourra également lui apporter le classeur de liaison afin qu’il prenne connaissance de tous les soignants référents ainsi que des traitements administrés.
- À cette occasion, il fera la demande en ALD, qui permet la prise en charge à 100% par l‘assurance maladie de l’ensemble de vos soins en rapport avec votre maladie cancéreuse. Il pourra aussi être amené à établir les prolongations d’arrêt maladie.
- Il saura faire le lien avec les autres professionnels de santé de ville, notamment les infirmiers(es) libéraux(ales) et pharmaciens.
- Si le patient devait recevoir une chimiothérapie, des complications peuvent parfois survenir : anomalies des cellules sanguines, troubles digestifs invalidants, survenue de fièvre… Dans ces circonstances, il est important pour le médecin traitant de savoir où en est le patient dans sa maladie et les différents traitements administrés, afin de le surveiller le mieux possible et de le maintenir à son domicile s’il ne nécessite pas d’hospitalisation.
- Le médecin traitant pourra aussi participer à la mise en place de soins de support (traitement antidouleur, aide psychologique notamment) et apporter une aide à l’entourage du patient.
- Le médecin traitant pourra aussi participer à la mise en place de soins de support (traitement antidouleur, aide psychologique notamment) et apporter une aide à l’entourage du patient.
Il est donc essentiel de conserver un lien étroit avec son médecin traitant qui reste l’interlocuteur privilégié et de communiquer son nom aux autres intervenants afin que les informations le concernant lui soient transmises.
La période qui suit l’arrêt des traitements du cancer et la diminution ou disparition des signes d’une maladie est appelée « l’après cancer ». Consulter les textes règlementaires
- Remise du Programme Personnalisé Après cancer (PPAC), document adaptable et révisable : consulter le modèle de l’INCa
- Suivi médical et examens de contrôle
- Accompagnement (prescription de SOS) pour faciliter le retour à la vie quotidienne
Depuis décembre 2020, le gouvernement a fixé comme objectif la mise en place d’un parcours de soins global après les traitements. Ce parcours permet aux patients en fin de traitement actif (chimiothérapie, chirurgie, radiothérapie) de bénéficier gratuitement d’un forfait de 180 euros, sans avance de frais, pour réaliser un ensemble de bilans et de consultations :
- un bilan d’Activité Physique Adaptée (APA)
- un bilan diététique, avec ou sans consultations de suivi
- un bilan psychologique, avec ou sans consultations de suivi
Sont concernés par ce parcours les patients adultes – et enfants en contactant le RIFHOP – qui ont terminé leurs traitements actifs depuis moins d’un an et qui bénéficient d’une Affection de Longue Durée (ALD) en lien avec le cancer. L’entrée dans ce parcours après cancer se fait sur prescription médicale du médecin traitant, cancérologue ou pédiatre puis en contactant la structure départementale porteuse du dispositif.
Coordonnées des structures départementales porteuses du projet sur le territoire du 3C Sud IdF et documents :

- Ligue contre le Cancer de l’Essonne
- Mme Cristina LANDEAU
- Centre Hospitalier de Bligny
91640 Briis-sous-Forges
- 01 64 90 58 71
- postcancer.cd91@ligue-cancer.net
- + d’info

- Santé 77 Nord et RT2S77
- 125 avenue du Maréchal de Lattre de Tassigny – 77400 Lagny-sur-Marne
- 01 83 61 62 00
- aprescancer@dac77.fr
- + d’info

- DAC 94 Ouest et Est
- 07 62 06 85 72
- aprescancer@dac94.fr
- + d’info
Pour les patients en cours de traitement, ces soins de support sont déjà accessibles au sein des établissements autorisés à la prise en charge du cancer. L’intégralité de l’offre en SOS des établissements du 3C est décrite dans la rubrique : Soins Oncologiques de Support.
Découvrez la vidéo de présentation du parcours après cancer proposé par ONCORIF :
Documents
D’autres document sur le dispositif post cancer sont disponibles dans la rubrique Infos Professionnels de santé